
La tireotossicosi transitoria del primo trimestre è una condizione che si realizza entro la 12 settimana di gravidanza.
È dovuta allazione TSH mimetica della Beta-hCG sulla tiroide che, per la nota somiglianza molecolare con il TSH, avendone in comune la subunità alfa, manifesta una vera e propria azione tireotropa.
Infatti B-hCG e TSH possiedono omologie strutturali, che consentono allHCG una debole attività di stimolo sulla tiroide con rapporto di potenza B-hCG/TSH di circa 1/100.
Lazione diretta di stimolo della Beta-hCG sulla tiroide induce nel primo trimestre un relativo aumento di ormone tiroideo, con riduzione per feedback controregolatorio del TSH.
La diagnosi di ipertiroidismo sub-clinico transitorio del primo trimestre va posta dopo avere escluso lipertiroidismo autoimmune e la presenza di noduli caldi iperfunzionanti.
Nella tireotossicosi sub-clinica transitoria del primo trimestre lFT4 e l FT3 sono nel range normale e soprattutto non vi è riscontro di autoimmunità tiroidea: risultano negativi i TRAB (anticorpi anti recettore del TSH), gli AbTPO e AbTg.
Inoltre anche lecografia evidenzia una ghiandola normoecogena esente da noduli, di solito normovolumetrica.
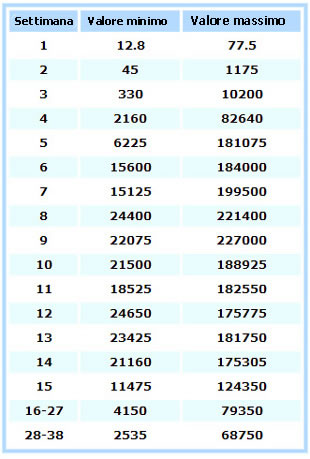
Invece, i valori di betahCG risultano spesso più elevati rispetto al range di normalità per la settimana di gestazione (vedi tabella a fine articolo).
Come ben noto ai ginecologi, la Beta HCG segna linizio della gravidanza, ed è prodotta dal trofoblasto ancor prima dellimpianto.
Il suo picco si ha tra l8^ e 12^ settimana per poi decrescere gradualmente nel corso della gravidanza.
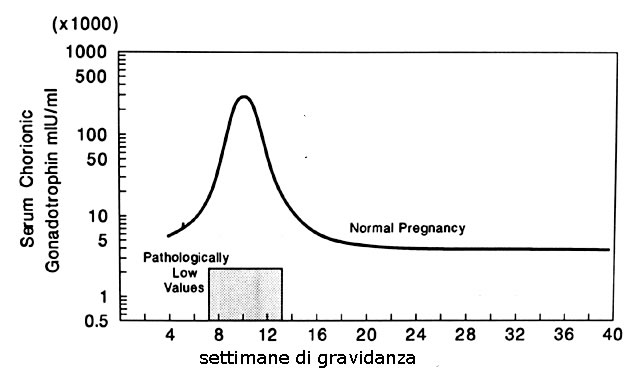
Ne consegue specularmente uninibizione del TSH che raggiunge il suo nadir proprio alla 12^ settimana di gestazione tantè che si considera normale, a fine trimestre, un valore minimo di TSH 0,1 mcU/ml.
Linibizione del TSH è ancor più marcato nelle gravidanze gemellari dove vi è un aumento maggiore della gonadotropina corionica.
Tale quadro implica che, applicando i limiti di riferimento validi per la popolazione generale, fino al 20% delle donne gravide possono mostrare valori di TSH al di sotto della norma, pur essendo perfettamente normali.
La tireotossicosi sub-clinica del primo trimestre, caratterizzata da ipersoppresione del TSH ma con normalità di FT4 ed FT3, di solito non richiede alcun trattamento tireostatico perché tende alla regressione spontanea ed alla graduale normalizzazione del TSHdopo la 12 W con il proseguio della gravidanza in cui declina la concentrazione di beta-hCG.
Unaltra variazione è laumento della concentrazione della Thyroxine-Binding Globulin (TBG), secondario allaumento degli estrogeni.
Inoltre, per far fronte alle aumentate richieste metaboliche che si realizzano in gravidanza, la tiroide si adatta attraverso cambiamenti nelleconomia tiroidea e nella regolazione dellasse ipotalamo-ipofisi-tiroide.
Come conseguenza, i test di funzionalità tiroidea in una donna gravida risultano fisiologicamente diversi rispetto ad un donna non gravida.
Tale situazione implica la necessità di far riferimento a range che siano trimestre-specifici, in particolar modo per quanto riguarda TSH ed FT4.
Dopo il concepimento, i livelli circolanti di T4 e TBG aumentano entro le prime 6-8 settimane e rimangono relativamente più elevati per tutta la gravidanza, fino al parto.
Lazione tireotropa della Beta-HCG dà luogo, come già detto, ad una riduzione del TSH nel primo trimestre.
Pertanto, soprattutto nel corso del primo trimestre, la donna gravida presenta valori di TSH più bassi rispetto allo stato di non gravidanza, spesso più bassi del limite inferiore di riferimento (0.3-0.4 mcU/ml).
La maggior parte degli studi riporta inoltre una sostanziale riduzione di FT4 con il progredire della gravidanza.
I dosaggi di FT4 correntemente disponibili sono essenzialmente test di stima, che non misurano direttamente FT4 e sono noti per essere influenzati da alterazioni nella concentrazione di proteine di legame che aumentano in gravidanza (albumina, TBG,transtiretina).
Il valore di FT4 in gravidanza può essere quindi influenzato dallaumento di TBG e acidi grassi liberi, così come dalla riduzione della concentrazione di albumina.
Questo quadro rende il dosaggio tradizionale di FT4 in gravidanza non completamente affidabile e riproducibile.
Allo stato attuale, quindi, il TSH rimane in generale lindicatore più affidabile dello stato di funzionalità tiroidea.
Le evidenze della letteratura indicano che i limiti di riferimento del TSH sono più bassi in corso di gravidanza: sia il limite inferiore che quello superiore risultano ridotti di circa 0.10.2 mIU/L e 1.0 mIU/L, rispettivamente, rispetto ai limiti di riferimento della popolazione non gravida (0.44.0 mIU/L). Poiché le concentrazioni di hCG sono maggiori in gravidanze gemellari, la riduzione del TSH è maggiore nelle gravidanze gemellari rispetto a quelle singole.
In alcuni casi il TSH può essere totalmente soppresso, ma se i valori di FT4 rientrano nei limiti della norma (ipertiroidismo subclinico), la gravidanza può essere considerata fisiologica, anche perché tale condizione non è associata ad aumentata incidenza di eventi avversi.
In conclusione, per il TSH sono raccomandati i seguenti limiti di riferimento trimestre-specifici:
- primo trimestre: 0.1-2.5 mIU/L;
- secondo trimestre: 0.2-3.0 mIU/L;
- terzo trimestre: 0.3-3.0 mIU/L.
VALORI DI BETA hCG in base alla settimana di gestazione.
Per le gravidanze gemellari e plurime i valori sono ancora più elevati |
BIBLIOGRAFIA:
Stagnaro-Green A, Abalovich M, Alexander E, et al; American Thyroid Association Taskforce on Thyroid Disease During Pregnancy and Postpartum. Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum. Thyroid 2011, 21: 1081-125.
Bahn RS, Burch HB, Cooper DS, et al; American Thyroid Association; American Association of Clinical Endocrinologists. Hyperthyroidism and other causes of thyrotoxicosis: management guidelines of the American Thyroid Association and American Association of Clinical Endocrinologists. Endocr Pract 2011, 17: 456-520.
Negro R, Beck-Peccoz P, Chiovato L, et al. Hyperthyroidism and pregnancy. An Italian Thyroid Association (AIT) and Italian Association of Clinical Endocrinologists (AME) joint statement for clinical practice. J Endocrinol Invest 2011, 34: 225-31. 4) Abalovich M, Amino N, Barbour LA,
www.associazionemediciendocrinologi.it ame flash febbraio 2012 5/5
- TORNA SU -